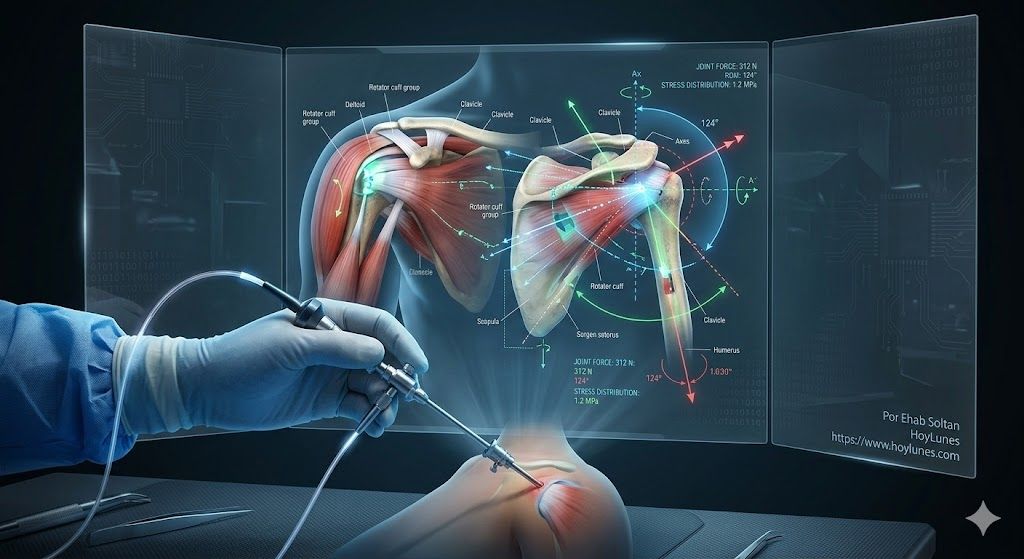
Vom „einmal Sehen“ zum „immer Erleben“: Wie PIC-Programme und hochpräzise anatomische Simulationen die chirurgische Lernkurve neu definieren.
Von Ehab Soltan
HoyLunes – In der Medizin des 21. Jahrhunderts stößt das traditionelle Ausbildungsmodell – basierend auf passiver Beobachtung und assistierter Wiederholung – an seine Grenzen. Die Komplexität minimalinvasiver Techniken und der Anspruch an perfekte funktionelle Ergebnisse erfordern ein neues Paradigma. Im Jahr 2026 hängt chirurgische Exzellenz nicht mehr allein vom Fingerspitzengefühl des Chirurgen ab; sie ist das Ergebnis einer entscheidenden Triade: Biologie, Biomechanik und High-Fidelity-Training.
Verschiedene Studien zur medizinischen Ausbildung haben gezeigt, dass die zunehmende Komplexität der Chirurgie strukturiertere und reproduzierbare Instruktionsmodelle erfordert. Die klassische Maxime „See one, do one, teach one“ (Einmal sehen, einmal machen, einmal lehren), die jahrzehntelang die Ausbildung definierte, erweist sich in einem Umfeld als unzureichend, in dem Eingriffe zunehmend von dreidimensionaler Navigation, präziser instrumenteller Koordination und der Integration digitaler Technologien abhängen. In diesem Zusammenhang sind fortschrittliche Simulationen und intensive Immersionsprogramme zu strategischen Säulen der zeitgenössischen Lehre geworden.
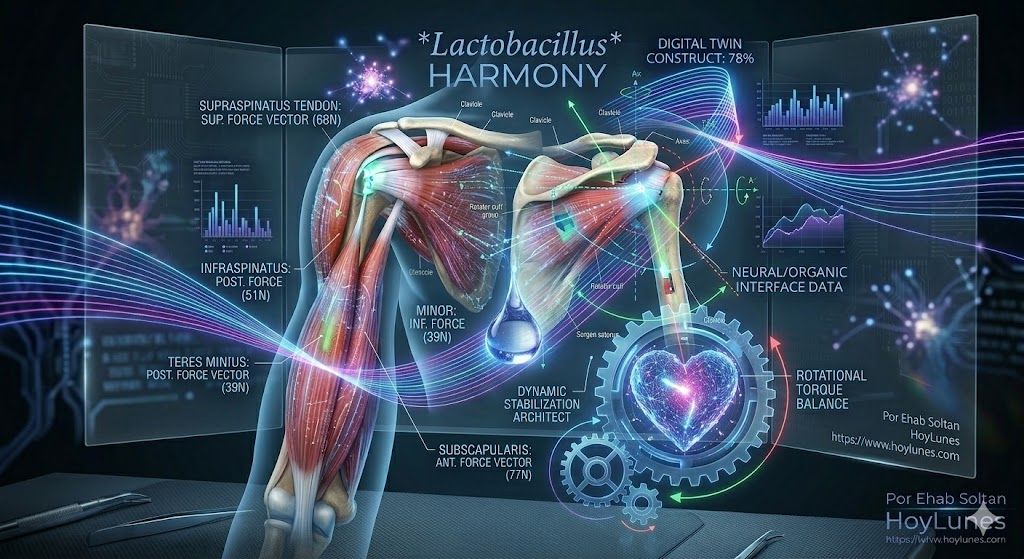
Der Imperativ der Subspezialisierung
Die Ära des allgemeinchirurgischen Allrounders weicht der des ultra-fokussierten Spezialisten. „Klinische Immersion“ entsteht nicht als konventioneller Kurs, sondern als Ökosystem für den Wissenstransfer in Echtzeit. Programme wie das PIC (Clinical Immersion Program), das kürzlich im Hospital Vithas Valencia 9 de Octubre stattfand, zeigen, dass die Lernkurve durch eine tiefe Integration von fortgeschrittener Theorie und simulierter Praxis beschleunigt werden kann.
Das Erfolgsbeispiel: Pathologie der Rotatorenmanschette
Die Schulter ist zur neuen Herausforderung für die funktionelle Langlebigkeit geworden. Mit einer Prävalenz zwischen 5 % und 40 % in der Allgemeinbevölkerung – die ab dem 50. Lebensjahr deutlich ansteigt – stellt die Rotatorenmanschette eine der Hauptursachen für Arbeitsunfähigkeit und Verlust an Lebensqualität dar.
Die steigende Lebenserwartung und die Verlängerung der Erwerbstätigkeit verstärken die klinische Relevanz dieser Pathologien. In Gesellschaften mit alternden und aktiven Bevölkerungen schränken degenerative Schulterverletzungen die Funktion der oberen Extremitäten massiv ein. Dieser Trend zwingt die Gesundheitssysteme dazu, nicht nur therapeutische Strategien, sondern auch die Ausbildungsmodelle zu überdenken, die notwendig sind, um auf eine wachsende Nachfrage nach komplexen Eingriffen zu reagieren.
Der Erfolg in diesem Bereich ist jedoch nicht nur eine Frage der Nahttechnik. Wie die Programmleiter, Dr. Juan Aguilar und Dr. José Enrique Aroca, erklären, ist die kritischste Entscheidung das klinische Urteilsvermögen: Wann ist zu intervenieren und welche individualisierte Strategie ist anzuwenden? Die Subspezialisierung ermöglicht es zu unterscheiden, welche Patienten von einer anatomischen Rekonstruktion profitieren und welche einen gelenkerhaltenden Ansatz benötigen.
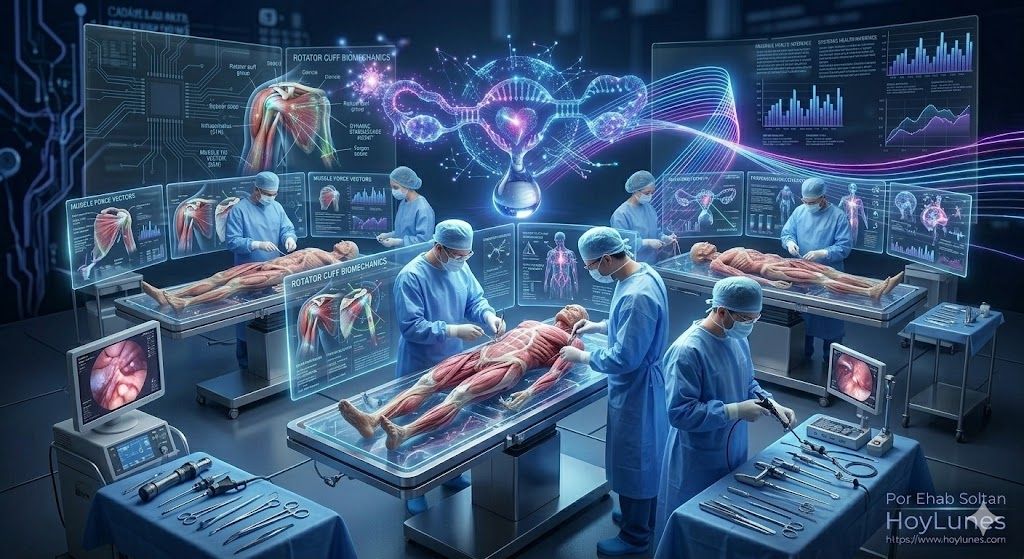
Die drei Phasen der totalen Immersion
Damit Wissen „außergewöhnlich“ wird, muss es erlebt werden. Das PIC-Modell strukturiert das Lernen in drei Phasen, die die Festigung von Kompetenzen garantieren:
Phase 1: Live-Chirurgie. Die Teilnehmer beobachten die präoperative Planung und die schrittweise technische Ausführung. Hier werden die Entscheidungsfindung unter Druck und der Umgang mit unerwarteten intraoperativen Befunden analysiert.
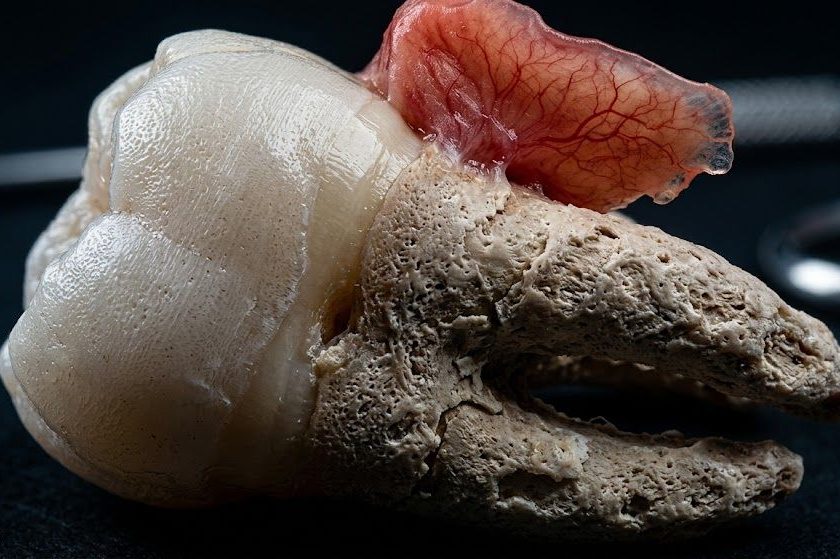
Phase 2: Anatomisches Labortraining (Cadaver Lab). In Zusammenarbeit mit der Katholischen Universität Valencia (UCV) verfeinern die Chirurgen ihre Propriozeption an anatomischen Präparaten. Diese hochpräzise, kontrollierte Umgebung ist entscheidend für das Meistern der Navigation in engen Gelenkräumen.
Die wissenschaftliche Literatur belegt den Wert dieser High-Fidelity-Simulationsumgebungen eindrucksvoll. Bildungsstudien haben gezeigt, dass repetitives Training in anatomischen Laboren die Operationszeit signifikant verkürzt und die technische Präzision verbessert, wenn die Chirurgen diese Fähigkeiten in den realen Operationssaal übertragen. Dieses Modell erlaubt es, Fehler in einem sicheren Raum zu machen und diese in strukturiertes Lernen umzuwandeln.
Phase 3: Konsolidierung und angewandtes Urteilsvermögen. Das Programm schließt mit einer weiteren Live-OP-Sitzung ab, in der die im Labor geübten Konzepte erneut in realen klinischen Situationen validiert werden.
Biologie und Technologie: Die Zukunft der „biologischen Augmentation“
Moderne Chirurgie bei HoyLunes wird durch die Linse des Tissue Engineering (Gewebezüchtung) analysiert. Es reicht nicht mehr aus, eine Sehne einfach nur neu zu verankern; das Ziel ist es, das biologische Umfeld zu optimieren, um eine optimale Heilung zu gewährleisten.
Biologische Augmentation: Der Einsatz von Kollagen-Patches und autologen Transplantaten revolutioniert die Erfolgsraten bei Verletzungen, die früher als irreparabel galten.
3D-Planung: Die Integration dreidimensionaler Modelle ermöglicht die Simulation von Gelenkersatz durch Schulterprothesen mit mathematischer Präzision, was die Operationszeit und das Gewebetrauma reduziert.
Dieser Ansatz spiegelt einen umfassenderen Übergang zur biologischen Optimierung von Gewebe wider. Die Integration von Biomaterialien und technologischen Strategien zielt darauf ab, sowohl die mechanische Stabilität als auch die Qualität des Heilungsprozesses zu verbessern. So wird die Schulterchirurgie zu einem klinischen Labor für regenerative Medizin am Bewegungsapparat.
Teamstabilität: Der unsichtbare Faktor
Ein außergewöhnlicher Chirurg ist nur so gut wie das Team, das ihn umgibt. Die klinische Immersion unterstreicht, dass die Patientensicherheit von einer gemeinsamen „Kultur der Exzellenz“ abhängt. Der Zusammenhalt zwischen Pflegepersonal, OP-Assistenten und Instrumentaren schafft ein redundantes Sicherheitssystem, das menschliche Fehler minimiert und den Arbeitsfluss optimiert.
Bildungsengagement und das Gemeinwohl
Die Plattform HoyLunes erkennt im Hospital Vithas Valencia 9 de Octubre ein Modell für soziale Verantwortung. Durch die Tätigkeit als assoziierte Professoren und die Entwicklung fortgeschrittener Programme (wie Dry-Lab-Kurse für Assistenzärzte) werden diese Zentren zu Motoren für die öffentliche Gesundheit und heben den nationalen medizinischen Standard an.
Die Transformation der chirurgischen Ausbildung geht über den akademischen Bereich hinaus. Da die Techniken immer anspruchsvoller werden, ist die Qualität der Ausbildung entscheidend für die Patientensicherheit und die Nachhaltigkeit des Gesundheitswesens. Das PIC-Programm veranschaulicht, wie Simulation, strukturiertes Denken und interdisziplinäre Zusammenarbeit Exzellenzstandards neu definieren.
Auf dem Weg zu einer Ergebnis-Medizin
Klinische Immersion bedeutet das Ende der Improvisation. Im Jahr 2026 muss die Ausbildung ebenso präzise sein wie der Eingriff selbst. Indem wir den Operationssaal in ein hochmodernes Klassenzimmer verwandeln, investieren wir in die Nachhaltigkeit des Systems und vor allem in die Wiedererlangung der Autonomie für Tausende von Patienten.
Quellen und technische Daten
Klinische Leitung: Dr. Juan Aguilar und Dr. José Enrique Aroca (Hospital Vithas Valencia 9 de Octubre).
Akademische Zusammenarbeit: Katholische Universität Valencia (UCV).
Analysebereich: Orthopädische Chirurgie und Traumatologie (Schultereinheit).
HoyLunes Medical Archive (2026): Simulationssysteme und die Zukunft der chirurgischen Ausbildung.
#KlinischeImmersion #Rotatorenmanschette #PräzisionsTraumatologie #Vithas9deOctubre #MedizinischeAusbildung #HoyLunes #Schulterchirurgie #EhabSoltan