Der systemische Zusammenhang zwischen asymptomatischer Zahnexfoliation, glykämischer Dysregulation und kardiovaskulärem Risiko: Warum Davids Schweigen ein medizinischer Notfall ist.
Von Ehab Soltan
HoyLunes – Der Verlust eines Zahnes im Erwachsenenalter ist selten ein isolierter Unfall oder ein Schlag des Schicksals. In der überwiegenden Mehrheit der Fälle ist es das letzte Kapitel eines Entzündungsprozesses, der jahrelang im Verborgenen fortgeschritten ist. Wenn der Körper aufhört, Schmerzsignale zu senden, liegt das nicht daran, dass das Problem verschwunden ist, sondern daran, dass die Zerstörung so tiefgreifend war, dass sie die natürlichen Alarmsysteme des Organismus entkoppelt hat.
Der Fall von David, einem 49-jährigen Patienten mit Diabetes Mellitus Typ 2 und kardiovaskulärer Vorgeschichte, ist das perfekte Beispiel dafür, wie der menschliche Körper versucht, sich an die Pathologie anzupassen, bis er schließlich kapituliert.
Der klinische Fall: Davids „Ausstoßung“
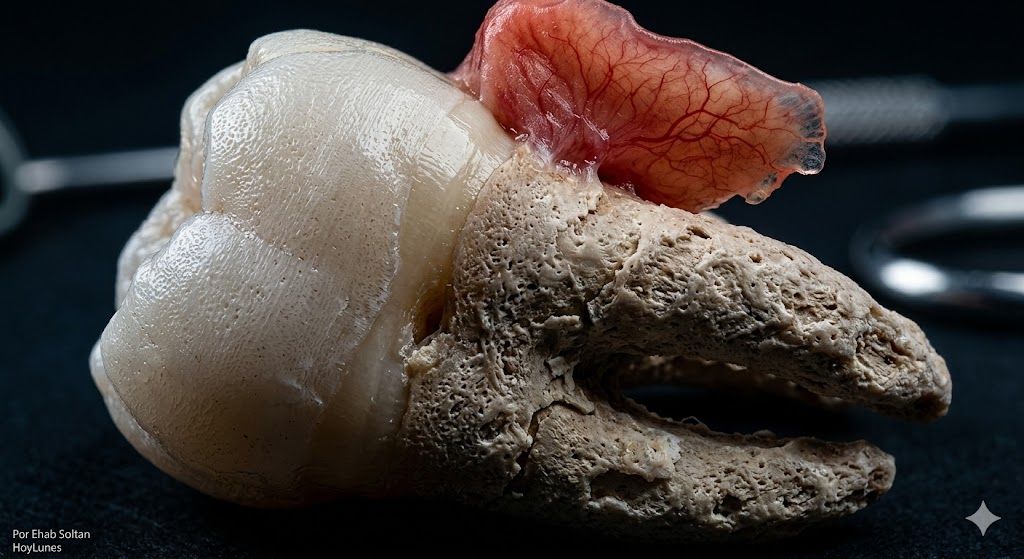
David entdeckte die Zerbrechlichkeit seiner Gesundheit an einem gewöhnlichen Dienstag, während er ein Stück weiches Brot kaute. Ohne Knacken, ohne Blutung und vor allem ohne jenen stechenden Schmerz, den wir üblicherweise mit dem Zahnarzt verbinden, löste sich sein Backenzahn. In der Zahnmedizin wird dieses Phänomen als spontane Exfoliation bezeichnet.
Für David war die Schmerzfreiheit eine trügerische Erleichterung. Für Dr. Arrieta hingegen war sie der Beweis für eine vorbestehende Pulpanekrose und einen massiven Verlust an Stützgewebe. Der Nerv schrie nicht, weil er nicht mehr da war, um es zu tun. Die Differentialdiagnose erfolgte unmittelbar: Wir hatten es nicht mit einem Trauma zu tun, sondern mit dem Kollaps einer Struktur, die durch jahrelange systemische Entzündungen untergraben worden war.
„Das Ausbleiben von Schmerzen beim Zahnverlust ist kein Zeichen von Heilung, sondern der Beweis dafür, dass es der Infektion gelungen ist, die biologischen Alarme des Körpers zu neutralisieren“.
Forensische Analyse: Totalverlust oder Fraktur?
Zu verstehen, welchen Teil des Zahnes David verloren hat, ist entscheidend, um das Risiko einer generalisierten Infektion zu bestimmen.
A. Avulsion oder absolute Exfoliation
Dies geschieht, wenn sich der Zahn vollständig, einschließlich der Wurzel, löst. Bei Erwachsenen ist dies meist das Ergebnis einer strukturell fortgeschrittenen Parodontitis. Hier greifen opportunistische Bakterien wie Porphyromonas gingivalis nicht nur das Zahnfleisch an, sondern „lösen“ buchstäblich den Parodontalligament und den Alveolarknochen auf, der den Zahn im Schädel verankert.
Die verborgene Gefahr: Sobald die Verankerung verloren geht, hört der Mund auf, eine Barriere zu sein, und wird zu einer Autobahn für Entzündungsmediatoren, die direkt zum Herzen gelangen.
B. Wurzelfraktur (Die begrabene Bedrohung)
Bricht der Zahn ab und verbleibt die Wurzel – das „Wurzelrest“ – unter dem Zahnfleisch, wird das Szenario düsterer. Diese nekrotische Wurzel fungiert als permanenter Infektionsherd. Bei immungeschwächten Patienten kann dieser „Rückstand“ zu tiefen Zysten oder sogar zu Gesichtsphlegmonen führen, die einen Krankenhausaufenthalt erfordern.
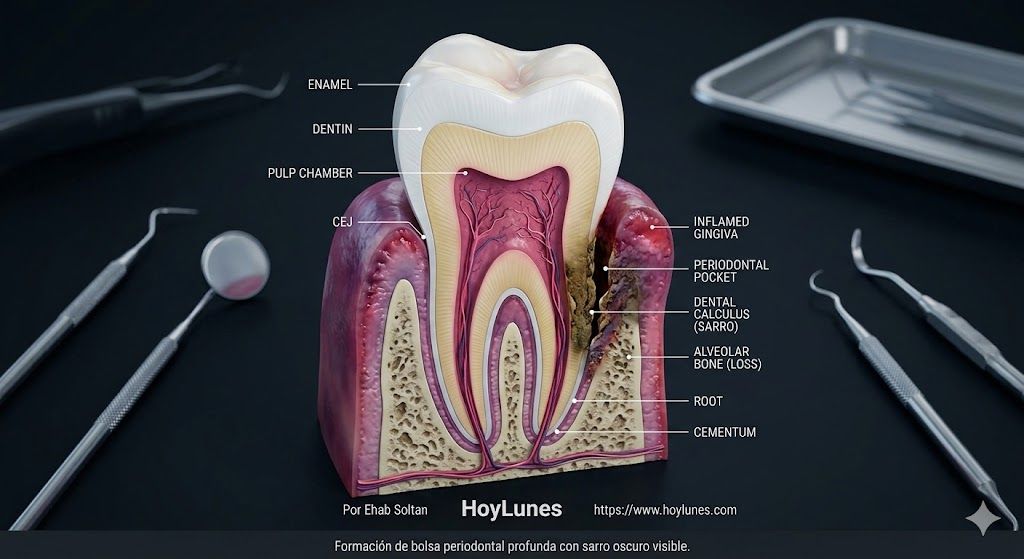
Die Chronologie des Kollapses: Wie lange braucht ein Pfeiler zum Fallen?
David stellte die Frage, die wir uns alle stellen würden: „Wie konnte mir das von heute auf morgen passieren?“ Die Antwort von Dr. Arrieta war unmissverständlich: Es geschah nicht von heute auf morgen.
Obwohl die Geschwindigkeit von Faktoren wie Rauchen und Genetik abhängt, läuft die Uhr bei einem Patienten mit unkontrolliertem Diabetes schneller:
Phase des Schweigens (Gingivitis): Das Zahnfleisch blutet, aber es schmerzt nicht. Der Patient ignoriert es.
Aktive Erosion: Diabetes verändert die Mikro-Blutgefäße und verhindert, dass sich das Gewebe selbst repariert. Der Alveolarknochen kann mit einer Rate von 1 bis 2 Millimetern pro Jahr abgebaut werden.
Der Point of No Return: Sobald der Knochenverlust 70 % der Wurzellänge überschreitet, verliert der Zahn seine mechanische Stabilität. Dann wird eine weiche Speise zum „letzten Tropfen“, der den Pfeiler zu Fall bringt.
„Einen Wurzelrest bei einem Patienten mit metabolischem Risiko zu belassen, ist wie ein offenes Fenster inmitten eines Sturms: Es ist das Eingangstor für systemische Komplikationen“.
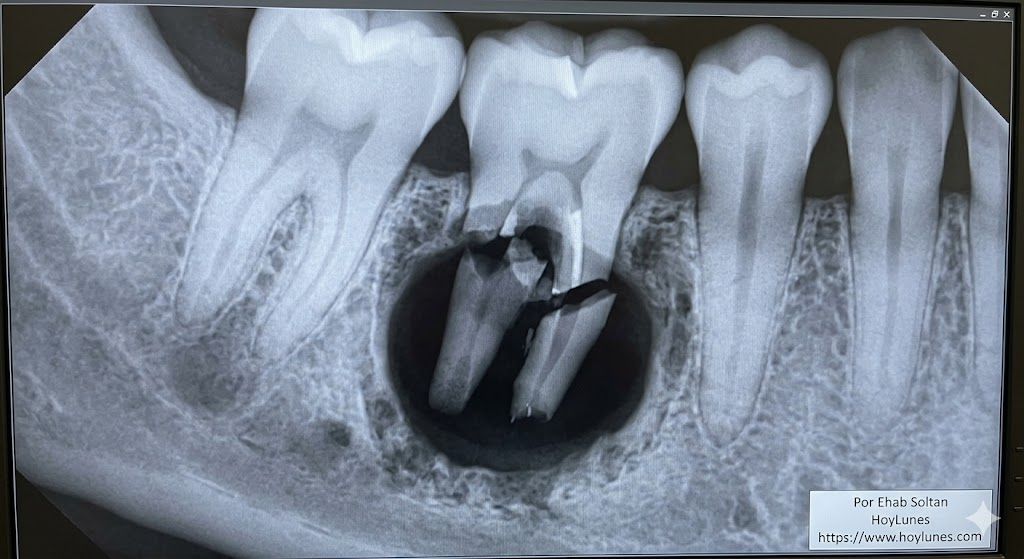
Davids Urteil: Eine Rettungsoperation
Nach der Untersuchung stellte Dr. Arrieta fest, dass David in einem angrenzenden Bereich noch einen infizierten Wurzelrest hatte. Seine Empfehlung war drastisch, aber notwendig: sofortige chirurgische Extraktion.
„Bei Ihrem kardiovaskulären Profil, David, diese Wurzel dort zu belassen, ist so, als würde man mit einer scharfen Granate im Mund schlafen“, erklärte der Arzt.
Der Aktionsplan
Sanierungsphase: Tiefenreinigung (Kürettage), um die Freisetzung proinflammatorischer Zytokine zu stoppen, welche die Insulinresistenz befeuern.
Kardiovaskuläre Prophylaxe: Das Risiko einer bakteriellen Endokarditis wurde bewertet, um über den Einsatz von präoperativen Antibiotika gemäß den strengen Protokollen der American Heart Association zu entscheiden.
Metabolische Rehabilitation: Es werden keine Implantate gesetzt, bis David eine stabile glykämische Kontrolle (HbA1c) nachweist. Ein Implantat in einen „diabetischen“ Knochen ohne Kontrolle zu setzen, bedeutet, es zum Scheitern zu verurteilen.
Empfehlungen für die reale Welt
Dr. Arrieta lobte Davids Entscheidung, die Lücke seines Backenzahns nicht zu ignorieren. Dies sind die Sofortmaßnahmen, die David – und jeder in seiner Situation – ergreifen muss:
Mundtrockenheit (Xerostomie) überwachen: Viele Blutdruckmedikamente reduzieren den Speichelfluss, der den natürlichen Schutz gegen Karies darstellt. Hydratation dient nicht nur der Nierengesundheit, sondern ist Zahngesundheit.
Der Zucker-Mythos: Es zählt nicht nur die Menge, sondern auch die „Klebrigkeit“. Raffinierte Kohlenhydrate, die an den Zähnen haften, befeuern systemische Entzündungen.
Der Zeitplan für Risikopatienten: Vergessen Sie die jährliche Untersuchung. Ein Diabetiker benötigt alle ´3 bis 4 Monate´ eine professionelle Kontrolle.
Der Zahn als Botschafter
Der schmerzlose Verlust eines Zahnes ist kein Zufallsereignis; er ist ein Symptom dafür, dass das Gleichgewicht zwischen Körper und Bakterien gestört ist. Wie die American Academy of Periodontology angibt, besteht eine Wechselwirkung zwischen dem Mund und dem Rest des Organismus: Was in Ihrem Zahnfleisch passiert, beeinflusst Ihre Bauchspeicheldrüse und Ihre Arterien – und umgekehrt.
David kehrte nicht nur zum Zahnarzt zurück, um sein Lächeln wiederzuerlangen; er kehrte zurück, um die Kontrolle über sein Leben zurückzugewinnen. Denn manchmal ist das Schweigen des Körpers der lauteste Schrei, den wir hören können.
Konsultierte Quellen
Journal of Periodontology (AAP)
American Heart Association (AHA) – Scientific Statements on Oral Health
FDI World Dental Federation – Oral Health and Diabetes
National Institute of Dental and Craniofacial Research (NIDCR)
Informativer Hinweis: Dieser Artikel dient ausschließlich Aufklärungs- und Bildungszwecken. Die hier dargebotenen Informationen stellen keine medizinische Diagnose dar und ersetzen unter keinen Umständen die Beurteilung, Beratung oder Behandlung durch einen qualifizierten Zahnarzt oder Arzt. Bei Verlust eines Zahnes oder Anzeichen einer Entzündung ist es zwingend erforderlich, sofort eine professionelle Konsultation aufzusuchen, um den allgemeinen Gesundheitszustand zu bewerten.
#Mundgesundheit #Parodontitis #Diabetes #HerzKreislaufGesundheit #Prävention #Zahnmedizin #ChronischeEntzündung #HoyLunes #EhabSoltan