Implicaciones fisiopatológicas, biomarcadores en neuroimagen avanzada y estrategias de prevención secundaria en la preservación de la autonomía funcional.
Por Ehab Soltan
HoyLunes – La enfermedad cerebrovascular contemporánea demanda una transición del modelo de atención episódica hacia uno de manejo de enfermedad crónica estructural. Una proporción crítica de los eventos isquémicos se origina en la oclusión de las arterias perforantes profundas, resultando en infartos de dimensiones reducidas —generalmente <15 mm— denominados «ictus lacunares».
Pese a su presentación clínica a veces sutil, estos eventos constituyen la expresión fenomenológica de la «enfermedad de pequeño vaso cerebral» (´Cerebral Small Vessel Disease´, CSVD). Esta patología sistémica representa entre el 20% y el 25% de los ictus isquémicos globales y es el principal determinante de la demencia vascular y el deterioro cognitivo mixto.
Fisiopatología: El concepto de «carga de infarto silenciosa»
La CSVD no es un evento súbito, sino un proceso acumulativo impulsado por la lipohialinosis, la arterioloesclerosis y una disfunción endotelial crónica. El daño se focaliza en regiones subcorticales estratégicas: ganglios basales, tálamo, cápsula interna y puente.
La literatura científica actual subraya que la manifestación aguda es solo la «punta del iceberg». La «carga de infarto silenciosa» (‘silent infarct burden’) se refiere a las lesiones detectables mediante neuroimagen que no produjeron un déficit neurológico focal evidente, pero que erosionan la reserva cognitiva del paciente.
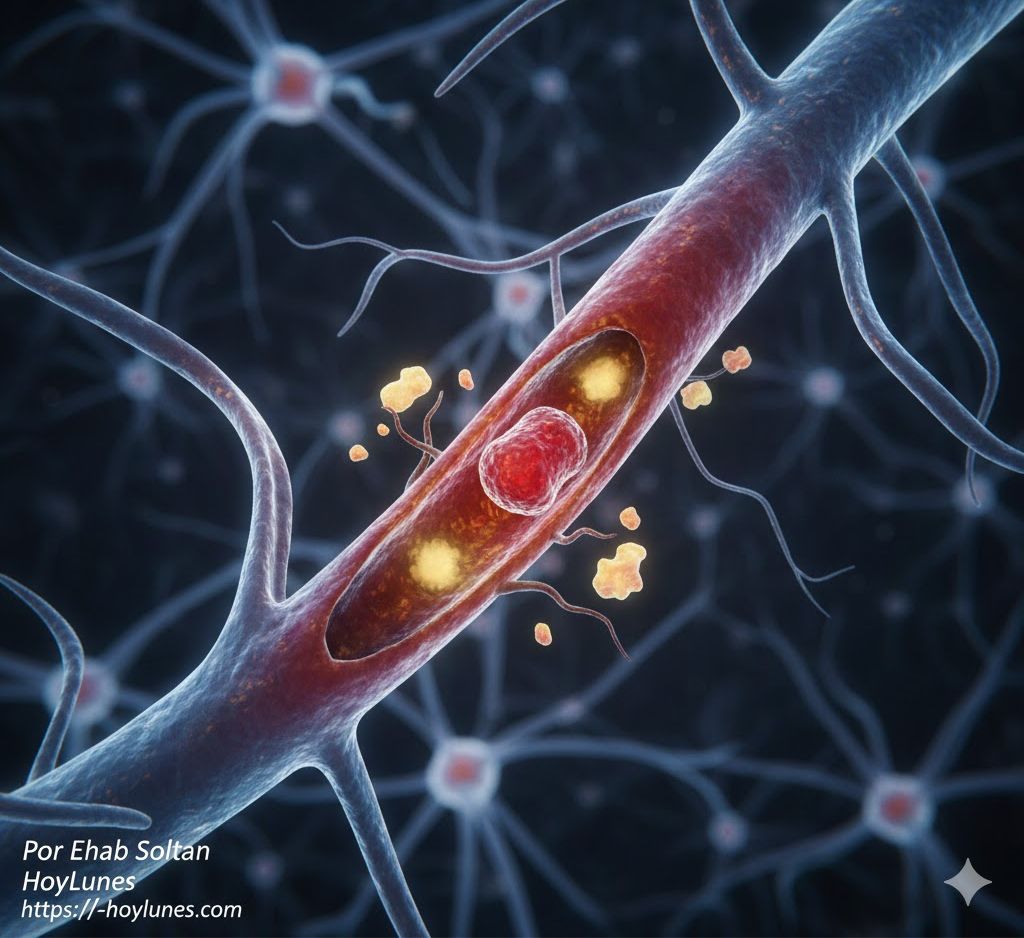
Neuroimagen avanzada: Correlatos estructurales
El diagnóstico de precisión y la estratificación del riesgo dependen de protocolos de resonancia magnética (RM) que incluyan secuencias específicas para identificar el ‘burden’ de la enfermedad:
Secuencias FLAIR (Fluid-Attenuated Inversion Recovery): Esenciales para identificar la «hiperseñal de la sustancia blanca» (leucoaraiosis), que refleja edema vasogénico, desmielinización y pérdida axonal.
Secuencias SWI (Susceptibilidad Magnética): Permiten la detección de «microhemorragias cerebrales», marcadores críticos de fragilidad capilar y riesgo hemorrágico.
Secuencias T1/T2: Para la caracterización de infartos lacunares crónicos y la dilatación de espacios perivasculares.
La integración de estos hallazgos permite calcular una puntuación de carga total de CSVD, la cual correlaciona directamente con el pronóstico funcional a largo plazo.
El reto del diagnóstico diferencial: ¿Envejecimiento o patología?
La expresión clínica más trascendente de los infartos lacunares recurrentes es a menudo insidiosa y suele confundirse erróneamente con el envejecimiento fisiológico. La alteración de los circuitos fronto-subcorticales deriva en:
Disfunción ejecutiva: Dificultad en la planificación y toma de decisiones.
Enlentecimiento psicomotor: Reducción en la velocidad de procesamiento de información.
Alteraciones de la marcha: Pasos cortos y base amplia, con riesgo incrementado de caídas.
Depresión vascular: Cambios afectivos originados por la desconexión de redes neuronales profundas.
Prevención avanzada y biomarcadores: La lección de SPRINT-MIND
La hipertensión arterial (HTA) es el factor de riesgo modificable más potente. Sin embargo, la evidencia sugiere que el objetivo terapéutico debe ser más ambicioso de lo estipulado en décadas anteriores.
El ensayo «SPRINT-MIND» demostró que un control intensivo de la presión arterial sistólica (objetivo <120 mmHg) reduce significativamente el riesgo de deterioro cognitivo leve y la progresión de las lesiones en la sustancia blanca en comparación con el tratamiento estándar (<140 mmHg).
La estrategia de prevención secundaria debe ser multimodal:
Control intensivo de la presión arterial: Especial atención a los pacientes ‘non-dippers’ (aquellos que no presentan el descenso fisiológico de presión durante el sueño).
Gestión metabólica: Control estricto de la hemoglobina glicosilada (HbA1c) y perfil lipídico.
Terapia Antiplaquetaria: Adaptada al perfil de riesgo isquémico versus hemorrágico (especialmente ante la presencia de microhemorragias en SWI).
Neuroprotección indirecta: El ejercicio aeróbico regular ha demostrado mejorar el flujo sanguíneo cerebral y la plasticidad sináptica, actuando como un modulador del flujo en el pequeño vaso.

Para la práctica hospitalaria de referencia, el abordaje del ictus lacunar debe estructurarse bajo los siguientes pilares:
Prevalencia: Representa el «20-25% de los ictus isquémicos» a nivel mundial.
Naturaleza: Es una manifestación sistémica de la «enfermedad de pequeño vaso cerebral».
Riesgo Cognitivo: Su recurrencia y la carga acumulada son predictores robustos de «deterioro cognitivo vascular».
Factor Crítico: La «hipertensión mal controlada» (especialmente la nocturna) es el principal factor de riesgo modificable.
Estándar de Diagnóstico: La «neuroimagen temprana y avanzada» (FLAIR/SWI) es mandatoria para diferenciar el ictus de cambios por envejecimiento y para establecer estrategias de prevención secundaria.
La preservación de la autonomía cognitiva en la población envejecida depende de la capacidad institucional para detectar y tratar el daño vascular silencioso antes de que la carga lesional sea irreversible.
Referencias
Fisher CM. Lacunar strokes and infarcts. ´Stroke´. 1991.
Wardlaw JM et al. Neuroimaging standards for research into small vessel disease. ´Lancet Neurology´. 2013.
American Heart Association. Small Vessel Disease and Stroke. AHA Journals.
National Institute of Neurological Disorders and Stroke (NINDS). Stroke Information Resources.
European Society of Hypertension. 2018 ESC/ESH Guidelines for the management of arterial hypertension.
Williamson JD et al. Effect of Intensive Blood Pressure Control on Probable Dementia (SPRINT-MIND). ´New England Journal of Medicine´. 2019.
#IctusLacunar #Neurociencia #SaludCerebral #DeterioroCognitivo #EnfermedadPequeñoVaso #Neuroimagen #PrevencionIctus #EhabSoltan #HoyLunes